糖尿病是一组以高血糖为特征的代谢性疾病。它的主要病因,第一是遗传因素,1型或2型糖尿病均存在明显的遗传异质性。第三原因就是肠道微生物。有研究认为肠道菌群通过发酵碳水化合物生成短链脂肪酸对人体产生有益作用,而SCFA的缺乏与2型糖尿病有关。菌群移植治疗的可转移效应为通过膳食纤维调节肠道菌群,进而改善T2DM患者血糖稳态提供了证据。......
2023-11-16
流行病学研究结果显示厌食症和2型糖尿病的发病率呈负相关,全谷物饮食已被证明能增加人的肠道菌群多样性。在几项研究中,高纤维的摄入已显示Prevotella丰度增加。此外,Kovatcheva-Datchary等人观察到,在用大麦仁面包干预3天后,餐后葡萄糖和胰岛素反应的改善取决于参与者微生物群中P.copri的富集,并且这种富集在功能上与提高消化多糖类效率有关。
2.2 二甲双胍的治疗作用是由肠道微生物群介导
二甲双胍的治疗中是否通过肠道微生物群介导它主要的作用部位和降低糖方面是一直存在争议。然而,现在已经证明药物的主要作用可能存在于肠道中;观察到二甲双胍的药理作用有胆汁酸再循环和肠道微生物群的改变,导致胰高血糖素样多肽-1(GLP-1)分泌增强。此外,根据治疗方案对199名患有2型糖尿病的个体和544名无糖尿病的对照参与者进行的分析发现,二甲双胍对肠道微生物群组成具有显著影响,因此二甲双胍治疗2型糖尿病患者可根据肠道微生物群的成分变化确定。在功能上,经二甲双胍处理的个体的肠道微生物群具有增加产生丁酸盐和丙酸盐的潜力,而未经处理的参与者富含甘氨酸和色氨酸降解的微生物基因,以及涉及消耗苏氨酸和精氨酸降解的基因。这一点是因为甘氨酸与胰岛素敏感性有关,甘氨酸补充剂被认为可以治疗谷胱甘肽缺乏,并且已被证明可以改善2型糖尿病患者的胰岛素敏感性。此外,二甲双胍治疗的个体中埃希菌的丰度增加,功能上归因于毒力因子和与气体代谢相关的基因的富集,表明该属参与二甲双胍的肠道不良反应。因此,Forslund等人的研究表明,二甲双胍治疗和副作用中,其背后潜在的微生物群介导机制。
药代动力学和剂量范围研究表明,二甲双胍缓释片(MetDR)具有与延长释放二甲双胍相当的降糖效果,效力提高40%,因此可以使用较低剂量。与此相符,两项随机试验表明,尽管全身暴露明显较低,但MetDR可导致与即释二甲双胍相当的降糖效果。现在需要进行大规模的III期临床试验,以及对肾功能不全患者的研究,以充分阐明MetDR的有效性和安全性。此外,MetDR是否以与速释二甲双胍类似的方式影响肠道微生物群目前尚不清楚,必须进一步研究。
2.3 减肥手术改造肠道微生物群组成
减重手术使得2型糖尿病患者体重迅速减少,并且许多患者在手术后数天内达到正常的葡萄糖和胰岛素调节,表明BMI非依赖性效应。减肥手术导致许多重要的生理变化,包括肠道菌群组成的短期和长期变化。已经发现变形菌在实验组中的微生物群中增加,并且血浆胆汁酸的升高和胆汁酸组成的改变与微生物群的组成变化有关。减肥手术后Proteobacteria和胆汁酸的变化都被认为袖状胃减容手术有助于对葡萄糖代谢的影响。然而,仍然需要确定减肥手术的许多生理效应的精确分子机制,并且这些信息是否可以用于促进治疗2型糖尿病的新型非手术干预的发展仍有待观察。针对肠道微生物群的研究为2型糖尿病的新型预防和治疗策略提供可能性。
2.4 个性化营养,益生菌和丙酸盐的靶向递送
肠道微生物群组成的个体间差异已经显示出膳食纤维干预的个体化反应,并且已经提出将肠道微生物组成分析方法用来预测受饮食干预的个体。未来可以使用饮食和微生物群的协同方法来预防和治疗2型糖尿病。然而,使用肠道微生物群组成作为识别某种饮食干预中受益的个体的策略的前瞻性随访研究,则必须提供该方法有效性的证据。此外,尚需要研究调查习惯性膳食纤维摄入量对个体反应性(以及肠道微生物群的反应性)对益生菌干预的影响。进一步的挑战是进行大型、长期随机对照试验,以研究单一或多种益生菌菌株对血糖控制的影响,并确定它们作为降糖药物辅助药物的有用性,同时阐明这种作用可能如何介导通过肠道微生物群生态学的变化。
(1)SCFAs对食欲控制和能量平衡有益。最近开发了一种基于菊糖丙酸酯的新型靶向递送系统,其能够在近端结肠中释放丙酸盐。这种靶向递送的丙酸盐被证明能够减少能量摄入并改善超重成人的体重增加。此外,补充菊糖丙酸酯24周显著改善了急性胰岛素分泌和β细胞功能,提示增加结肠丙酸可通过升高GLP-1和肽的浓度来改善葡萄糖代谢,或者通过丙酸对β细胞的长期刺激作用。 (www.chuimin.cn)
(2)巴氏杀菌和益生菌治疗成分的鉴定。A.muciniphila在人体中的使用受到其对氧的高度敏感性,及其对与基于黏液的培养基人类给药不相容的需求的阻碍。为了克服这些障碍,在最近的一项研究中,Plovier及其同事能够生产一种非复制性巴氏灭菌的A.muciniphila制剂,令人惊讶地发现它具有增强的改善肥胖和糖尿病小鼠模型中葡萄糖代谢的能力。此外,还发现A.muciniphila的特定外膜蛋白Amuc1100作用部分地证实了细菌的有益性。初步试验数据表明,在处理2周后,当在合成培养基上生长时,巴氏杀菌和活细菌对人体给药都是安全的。然而,A.muciniphila制剂作为糖尿病的潜在治疗工具的功效仍有待证实。
(3)粪便微生物群移植。粪便微生物群移植(FMT)是一种将病例或对照微生物群移植到无菌小鼠中以研究粪便微生物群对独立于其他环境和微生物相互作用的影响的技术。FMT通常用于证明微生物与疾病间的因果关系,然而是否可以通过这种方法有效地确定微生物与疾病间的因果关系有待进一步验证。例如,只有一小部分人类肠道微生物能够定殖无菌小鼠的肠道,特别是许多潜在的丁酸盐产生的细菌可能转移不良。尽管如此,具有严重艰难梭菌感染的个体使用FMT成功治愈的事实已经使研究人员推测健康粪便微生物群的移植可以治愈代谢疾病。
在18名个体的人体研究中,患有代谢综合征的男性的接受瘦人的粪菌移植,结果显示接受者的外周胰岛素敏感性显著改善,以及粪便微生物群中产生丁酸的细菌的增加,但这项研究没有报告干预期间葡萄糖水平的数据。此外,并非所有参与者都对FMT做出了回应。因此,目前FMT作为改善血糖控制和胰岛素敏感性的治疗工具的证据非常有限,未来必须进行更多的研究,以探索与其对肠道微生物群调节的巨大生理功能的影响相关的潜在风险,并消除病原菌移植的威胁。
(4)转基因微生物群。改变微生物组的一种新策略是将表达治疗因子的遗传修饰细菌掺入微生物群中。最近,经过遗传修饰以产生GLP-1的重组乳酸乳球菌菌株显示出刺激胰岛素分泌并改善小鼠的葡萄糖耐量的作用。乳酸乳球菌被应用于许多发酵食品中,并且是相对安全的,它虽然可以直接生产、分泌和递送肠促胰岛素的宿主,但是缺乏治疗人类糖尿病的证据对于肠道,产生IL-10的重组细菌已被证明在克罗恩病患者的I期临床试验中是安全的。小鼠中的其他研究表明,由转基因结肠细菌产生的治疗性化合物可以在肠道以外的组织中(如,肝脏)具有额外的治疗效果。与野生型益生菌相比,使用遗传修饰的肠道微生物群具有明显的优点,因为它能够选择有效的“定殖者”作为载体细菌,并产生所需的治疗化合物。此外,可以设计重组细菌作为响应特定的时间信号分子,如饮食因素。世界卫生组织预测,到2030年,2型糖尿病将成为第七大死因,迫切需要制定更有效的预防和治疗策略。胃肠道及其微生物群的代谢潜力越来越被认为是改善血糖控制和治疗2型糖尿病的有效途径。重要的是,最近的数据已经证明二甲双胍的降糖作用是由肠道微生物群的组成和功能的变化介导的。几种潜在的肠道靶向降糖治疗策略已初见成效,但仍需更好地研究这些对人类影响的机制。因此,为了充分阐明肠道微生物群的可修改能力及其在预防和治疗2型糖尿病中的潜力,需要进行大规模纵向和介入性研究。未来的另一个巨大挑战是个体化营养的设计,以便在糖尿病中提供个人专用饮食,同时还要考虑到肠道微生物群、药物使用、遗传和相关环境因素(这里益生菌可能提供增强饮食对健康有益的机会或降血糖药)。但必须能将人体和微生物来源的多组学数据的整合。此外,在这一研究领域仍存在许多不同方法上的挑战,从所用DNA提取方法的适当标准化,到具有未知功能的细菌基因的功能表征以及对这种复杂数据的统计和生物信息学处理的改进。因此,提高对肠道微生物群在2型糖尿病中的作用的认识,并利用这些知识为2型糖尿病的治疗和管理提供个性化的医学方法,需要长期艰苦的工作。
(5)T2DM和其他潜在的生态失调相关疾病提供一种新的生态学方法。肠道菌群对维持营养物质的吸收和代谢起着重要的作用,可能影响人类代谢紊乱的发展,如肥胖和2型糖尿病。Krisko等人(2020)在《细胞代谢》杂志上发表的研究表明,肠道微生物仅通过肝糖异生作用调节葡萄糖稳态,而不是像之前所认为的那样通过产热脂肪组织调节。代谢性疾病已成为一种社会最艰巨的负担之一,在妨碍生活质量的同时还深刻影响医疗体系,因此科学界继续投入研究代谢性疾病是最必要的。对代谢机制基本认识通常从实验室动物模型实验调查开始,然后将这些认识应用于人类身上。复杂的细胞和分子途径的互动,实现有机体维持新陈代谢的稳态,但这些过程容易受遗传因素、年龄和环境因素影响。到目前为止,人们已经意识到肠道微生物群显著影响这些过程。肠道微生物组由复杂的各种微生物群落组成,与宿主代谢相互作用,从而显著增加了代谢的复杂性。在健康个体中,肠道微生物生态系统与宿主的代谢需求之间是平衡的。环境因素,例如营养和环境温度,会对人体与肠道微生物相互作用产生重大影响,会影响体重、体温调节和葡萄糖稳态。反之亦然,肥胖等代谢性疾病及宿主遗传基因都对肠道微生物成有很大的影响。
肠道菌群和宿主代谢相互作用的研究结果存在多样性和复杂性,有些甚至前后矛盾。在实验中使用的小鼠模型,由于小鼠品系的遗传基因不同,或卫生状况、食物和水供应及环境温度的差异都影响着肠道微生物群落和宿主的相互作用,因此研究人员很可能无法控制所有混杂因素,尽管科学界进行标准化实验从而提供单一的、明确的结论。尽管此限制影响了不同的实验室之间的结果比较,但积极的一面来说,这是一个发现宿主和微生物相互作用多样性的机会。在这方面,我们也要考虑人类在遗传学上表现出个体化差异。但是,肠道菌群如何与远端的器官沟通?如何会影响肥胖和2型糖尿病的进展?至今,对这些相互作用的细节是几乎不了解。重要研究方法是使用抗生素消除肠道微生物或让小鼠保持在无菌状态的环境。研究发现微生物组会影响脂肪组织生热和能量代谢,从而间接通过控制葡萄糖稳态增强葡萄糖消耗。但这些结果仍然存在一些矛盾,如肠道菌群在寒冷状态下,棕色和米色的脂肪组织有增加生热和能量消耗的作用,而另外一些研究则发现当小鼠的微生物组被清除之后,才出现米色脂肪组织的供热。目前为止,所有研究表明生热脂肪组织会影响葡萄糖稳态。在这个问题上,Krisko等描绘肠道菌群,生热和葡萄糖稳态之间的关系(图10-2-1),排除增加的能量代谢和产热脂肪组织,证明肠道微生物群调节葡萄糖稳态是通过肝糖异生。对于这个结论,研究者并没有忽视不同方式无菌鼠(一个是无菌条件,另一个是抗生素介导)的盲肠扩张和肠道伸长他们第一次发现水样粪便中惰性物质,这些物质有可能迷惑了在计算能量消耗的过程,即仅应依靠总质量的器官。消除惰性物质(微生物不能代谢的物质)质量差异,通过对水分质量计算或通过实验盲肠切除术消除在能量消耗上的差异,推导微生物是否影响能量消耗?与能量消耗数据一致的是,Krisko和同事没观察到生热脂肪组织的变化,这与之前的研究结果是不一致的。是否有可能通过对数据分析得到一个统一解释?当然,微生物缺失使得老鼠暴露到各种能量变化,因此它还取决于他们的生活环境状况。如果宿主在寒冷中,微生物的能量供应不足,无菌鼠可能显示抑制的棕色脂肪组织生热作用(图10-2-1);与之相反的是,移植冷适应的微生物群可能有助于通过米色的脂肪组织产生额外的产热能力(图10-2-1)。还可以看到若微生物缺失,米色脂肪组织对此有反应变化。在这里,脂肪褐变可能主要是与增强的内源性相关脂肪动员有关而不是增加能量消耗(图10-2-1)。在其他实验小鼠中,微生物缺失的影响可能甚至不影响米色脂肪。不同实验室之间实验结果的差异可以在某种程度上归因于在小鼠的生活环境和小鼠品系的差异重要的是研究观察到微生物缺失下调会血糖水平,这与之前的发现相一致,它与胰岛素敏感性和热生成活动有关。因此,可以得出结论:血糖调控可以在能量消耗和产热脂肪组织外独自发挥作用。有作者新研究发现微生物群调节肝糖异生维持血糖水平,还进行综合代谢组学分析,确定了某些代谢物增强糖异生,从而提供重要的具有潜在生物活性的微生物来源的分子。总的来说,Krisko提出了对于代谢领域新的模式:首先,从肠道中惰性物质来准确确定代谢率;其次是从微生物组—肝轴控制糖异生,促进对肝脏分子机制角度来确定,未来这些观察结果可应用于临床干预。
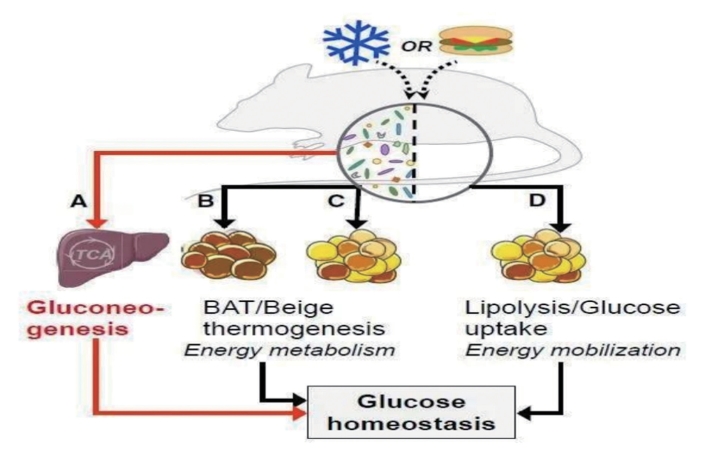
图10-2-1 肠道微生物与体内代谢物关系
(李兆龙 李世荣)
有关微生物与人类健康的文章

糖尿病是一组以高血糖为特征的代谢性疾病。它的主要病因,第一是遗传因素,1型或2型糖尿病均存在明显的遗传异质性。第三原因就是肠道微生物。有研究认为肠道菌群通过发酵碳水化合物生成短链脂肪酸对人体产生有益作用,而SCFA的缺乏与2型糖尿病有关。菌群移植治疗的可转移效应为通过膳食纤维调节肠道菌群,进而改善T2DM患者血糖稳态提供了证据。......
2023-11-16

为了研究汉族肥胖者肠道菌群的改变是否与宿主体内循环代谢物有关,对肥胖组和对照组人群的血清进行了非靶向代谢组学分析。氨基酸的靶向代谢组学进一步证实了瘦人和肥胖者之间代谢物的差异。综上所述,肠道微生物群的改变,特别是肥胖者肠道内拟杆菌属的减少可能与循环中较高的AAA和BCAA浓度有关。以上数据表明,肠道菌群的代谢可能与血清中肥胖相关氨基酸的水平有关。图11-1-3肠道微生物与血清氨基酸的关系......
2023-11-16

根据几项研究,构成肺微生物群的两个主要门为拟杆菌门和硬壁菌门。非肿瘤疾病中的肺微生物群微生物与各种炎症性肺疾病之间的关系是一个公认的问题。这些微生物群物种的持续存在将疾病转变为慢性病和慢性炎症。流感嗜血杆菌、肠杆菌属、大肠杆菌、肺炎球菌、军团菌和莫拉菌属等微生物已得到证实能驱动肺组织炎症。研究表明,在一些病例中,这些微生物与肺癌相关。该领域的最新研究证实,微生物群应被视为重要的诊断和预防指标。......
2023-11-16

一些疾病特别是心脑血管疾病和恶性肿瘤已成为威胁人类健康的主要杀手,医院往往是人满为患。由于缺少直接的证据,肠道微生物与人类健康之间的关系一直没有得到很好的解释。肠道微生物基因组与人体基因组一起,通过与环境因素的相互作用,通过不同方式影响人体的健康。如此庞大的肠道微生物群体通过与宿主的长期协同进化,已经成为一个与人体密不可分的后天获得的重要“器官”。......
2023-11-16

益生菌LGG通过抑制小鼠肝脏胆汁酸合成和促进胆汁酸排泄来预防肝纤维化,胆汁淤积性肝病的特点是肠道菌群失调和肝脏毒性胆汁酸过量。LGG治疗明显减轻了BDL小鼠的肝脏炎症、损伤和纤维化,并显著降低了肝脏BAs。因此,可以得出补充LGG可通过增加肠道FXR/FGF15信号通路介导的对BA从头合成的抑制作用来降低肝脏BA,并增加BA的排泄,从而防止BA过量诱导的小鼠肝损伤和纤维化。研究者评估了肝脏和肠道组织的炎症反应和系统性炎症。......
2023-11-16

阿尔茨海默症以进行性神经退行性疾病和认知功能障碍为临床特征,是世界范围内老年人致残的主要原因之一。然而,关于AD患者,尤其涉及AD患者患病过程中的肠道微生物失调的研究还比较少。该研究纳入97名50~85岁的受试者,其中阿尔茨海默症患者33名、AD发病前遗忘性轻度认知障碍患者32名、健康对照32名。aMCI组、AD组患者受教育程度与HC组相当,但AD组受教育程度低于aMCI组。与HC组相比,AD患者的抽象功能评分降低,aMCI患者无明显变化。......
2023-11-16

从担子菌即菇类(香菇)微生物中发现具有抗癌作用的1,2-β-葡萄糖苷酶和多糖。此外,还可通过藻类将CO2转变为石油,通过培养单胞藻或其他藻类而获得的石油,可占细胞干重的5%~50%,合成的油与重油相同,加工后可转变为汽油、煤油和其他产品。此项技术的应用,可减轻因工业生产而大量排放CO2。此外,将有益微生物菌制剂施入土壤以提高土壤的有效养分,以减少或不用化肥。通过有益微生物的应用,降低病虫害发生,保护农田。......
2023-11-16

Larsen等人使用主成分分析观察到2型糖尿病患者组和对照组的肠道菌群差异。没有用到二甲双胍治疗的2型糖尿病的患者与非糖尿病患者相比,产生丁酸盐的细菌丰度较少。最近的另一项研究综合了277名丹麦非糖尿病患者的胰岛素抵抗、肠道微生物组和空腹血清代谢组数据,以研究肠道微生物组是否会影响胰岛素抵抗相关的代谢特征。研究特定的细菌是肥胖和2型糖尿病研究的焦点,如黏液定殖的Akkermansia muciniphila。......
2023-11-16
相关推荐