HDV是一种缺陷病毒,只能存在于HBV感染的患者以及某些嗜肝DNA病毒表面抗原阳性的动物中,极少有单独的HDV感染。然而,尽管有充分证据表明慢性HBV感染与肝细胞癌之间有密切联系,但迄今为止尚无证据表明肝细胞癌与慢性HDV感染有关。4流行过程4.1传染源急性或慢性丁型肝炎患者和HDV携带者都是HDV的主要传染源。胎儿如果在围生期感染了HBV,那么出生后有可能通过与HDV阳性家庭成员的密切接触而感染。......
2023-08-13
1 病原体
乙型肝炎病毒(HBV)属嗜肝DNA病毒科,主要在肝脏中进行复制。人类是HBV唯一的天然宿主。HBV基因组DNA结构独特,是一个环状的部分双螺旋结构,全长约3.2 kb。其中的2/3为双螺旋结构,1/3为单链结构。HBV是目前已知的能够感染人类的最小的双链DNA病毒,其很小的基因组中容纳了大量的遗传信息,编码表面糖蛋白、核衣壳蛋白、DNA聚合酶和X蛋白。X蛋白是一个小的反式激活因子,可影响HBV基因的转录。HBV复制过程要先反转录为RNA,然而由于其逆转录酶缺乏碱基校正功能,故HBV比起其他DNA病毒更易发生变异。尽管这些突变的临床意义尚不清楚,但有可能会增加其毒力并降低宿主对治疗的反应。例如,在接种疫苗或注射乙肝免疫球蛋白后,病毒仍然会在具有保护性作用的抗体水平下进行复制。在电镜下,HBV可呈现出以下三种不同的结构:①大颗粒结构:又称Dane颗粒,是一种完整的球形HBV颗粒,直径约42 nm,由含有乙型肝炎表面抗原(HBsAg)的外层脂蛋白包膜、直径为27 nm的核蛋白壳核以及乙型肝炎核心抗原(HBcAg)组成;②小球形结构:为HBV患者血清中最常见的颗粒,不含有核酸和多聚酶,为组装Dane颗粒时游离到血液中过剩的HBsAg;③管型颗粒:由排列成串的小球型颗粒组成,直径为50~70 nm。
HBV表面抗原(HBsAg)具有抗原异质性,有一个普通抗原(a)和两对互斥抗原(d和y,w和r),因而可能出现四种亚型:adw、adr、ayw、ayr。抗原a的抗体对所有亚型具有免疫力。虽然没有发现亚型之间的临床差异,但是它们在地理分布上有所不同,这对流行病学研究十分重要。
HBV具有顽强的抵抗力。完整的HBV颗粒对热、低温、干燥环境、紫外线照射和一般的化学消毒剂均可以耐受。已证实在室温或冷冻储存条件下,HBV可以在血清中保持传染性至少1个月,在37℃下可存活7天,在60℃下可耐受4小时,90℃高温维持1小时才能破坏HBV的传染性。但在100℃下加热10分钟以及0.5%的过氧乙酸、0.3%的漂白粉和0.2%的新洁尔灭均可杀灭HBV。
2 临床表现、致病机制和免疫应答
HBV感染可以引起无症状感染、急性自限性肝炎、慢性肝炎、急性重型肝炎甚至死亡。其中,慢性乙肝可进一步发展为肝硬化或肝细胞癌(HCC),甚至导致死亡。HBV感染的潜伏期一般为6周至6个月不等,平均3~4个月。HBV感染后患者通常无特异性临床症状,一般仅会感觉身体不适、容易疲劳、食欲缺乏、上腹部不适、黄疸、恶心、厌油等。其原因可能是由于肝功能受损、影响食物吸收引起营养摄入不足所致。在黄疸型肝炎患者(30%以上的成人感染者)中,黄疸通常在发病后1~2周内出现。而在黄疸出现前,患者可能出现1~5天的小便赤黄和陶土色大便,肝功能检查显示转氨酶水平升高。
HBV进入血液后可迅速到达肝组织。正常情况下,网状细胞可以将HBV清除,但是如果感染的病毒量超过宿主的清除能力或机体处于免疫功能低下状态,HBV就会在肝组织中复制、增殖。有关研究发现,HBV感染肝细胞后引起肝细胞自身抗原发生改变,机体免疫系统对其发起攻击,从而引起肝细胞损伤。此外,虽然HBsAg对肝细胞无明显毒性作用,但是HBsAg与HBcAg的过度表达、聚集也可导致细胞损伤,并与HBV感染的慢性化、重症化关系密切。既往的研究还证实,HBV DNA在慢性感染过程中能够与宿主的基因组发生整合,从而促进慢性乙肝相关肝硬化、肝癌的发生发展。目前对于导致病毒持续存在的确切机制尚不清楚。虽然HBV特异性的细胞免疫和体液免疫终身存在,但是这种免疫并不具有杀灭病毒的能力。如果使用灵敏的检测方法,能够在慢性乙肝患者的血液和肝脏中间歇性地检测到微量HBV DNA的存在,这些微量HBV表现出持续激活作用,保持HBV特异性免疫反应,可以控制和限制HBV复制。
患病年龄是决定HBV感染疾病进程的主要因素。慢性HBV感染的风险(HBsAg持续存在6个月以上)与年龄成反比,80%~90%的婴儿在出生第一年内被感染、30%~60%的儿童在1~4岁被感染、2%~6%的成年人被感染后会发展为慢性感染者。前瞻性研究表明,在婴幼儿时期感染HBV的慢性HBV感染者中,有25%的患者会在成年后(平均年龄45岁)死于HBV相关的肝硬化和肝癌。对于在成年期患慢性HBV感染的患者,约有15%将死于HBV相关慢性肝病(平均年龄55岁)。
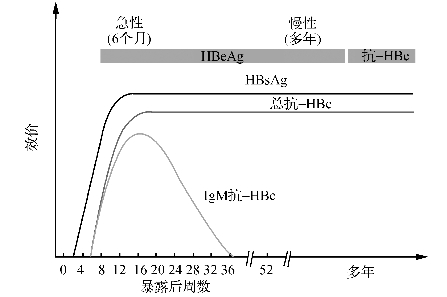
在急性感染期间,临床症状出现前1~2个月内即可检测到HBsAg,而且很快就会出现HBV IgM抗体和c抗体(HBcAb)。虽然HBsAg、HBcAb和e抗原(HBeAg)在HBV感染后1~2个月就可在血清中检出,但只有HBc IgM抗体是急性HBV感染的标志物,其他三个在慢性HBV感染者体内也能检出。HBc IgM抗体通常在急性感染后6~9个月后就无法检测出,HBsAg和HBeAg在急性感染患者痊愈后6个月内也将得到清除,而HBsAb和e抗体(HBeAb)在恢复期会逐渐出现。其中HBsAb是中和病毒的保护性抗体,急性感染后HBsAb的存在意味着恢复和机体对感染具有免疫性。在HBV慢性感染早期个体的血清(浆)中可以检测到HBsAg、HBeAg和HBcAb,而且在慢性乙型肝炎患者体内终身能检测到HBsAg和HBcAb(图5-3)。虽然所有检测到HBsAg的人都被认为具有传染性,但是HBeAg和HBV DNA同时存在且HBV DNA载量很高时,患者的传染性一般更强。但是需要指出的是,每年约有10%的慢性乙肝患者HBeAg转阴,有0.5%~2%的慢性乙肝患者HBsAg转阴。
(来源:美国疾病控制与预防中心网站www.cdc.gov/ncidod/diseases/hepatitis/slideset)
3 诊断
HBV的血清学标志物主要有HBsAg、HBsAb、HBcAg、HBcAb、HBeAg和HBeAb。HBsAg是HBV感染的主要标志物,是以游离蛋白形式存在的病毒颗粒以及血液中的病毒蛋白,是在急性HBV感染中首先出现的血清学标志物。血清中HBsAg持续存在超过6个月时,提示已经转变为慢性感染。HBsAb是乙肝患者恢复和产生免疫性的标志物,它还表明乙肝疫苗免疫后机体具有保护力。HBeAg是HBV复制的标志物,它在患者的血液中作为游离的可溶性蛋白而进入循环。在急性和慢性乙肝患者中,血清HBeAg阳性表明发生进展性肝病的危险性增高;反之,HBsAg的慢性携带者HBeAg阴性则通常提示发生进展性肝病的危险性相对较低(有前C基因区突变者除外)。HBeAb阴性是HBV病毒复制减弱的标志,HBeAg消失的同时HBeAb出现(即HBeAg转换)通常预示着对HBV复制的长久抑制,患者传染性降低且预后改善。HBcAb IgM阳性表示存在新近感染或在慢性病例中有HBV复制。HBcAg的检测目前多用于临床治疗效果的预测。目前已经有许多商品化试剂均可用于HBV感染相关抗原和抗体的检测。
此外,还可以采用免疫杂交技术和基因扩增技术(比如PCR技术)检测HBV DNA。循环血液中每一个HBV颗粒都包含一个拷贝的病毒DNA基因组,因此血清中的HBV DNA的浓度能够反映出患者血液中HBV水平和HBV在肝脏中的复制状况,外周血中高载量的HBV DNA通常提示患者发生进展性肝病的风险增加。目前已有多种试剂用于免疫杂交技术和基因扩增技术(比如PCR技术)检测HBV DNA,并且常被用于检测判断急性或慢性HBV感染情况、治疗效果的好坏以及疾病不良结局发生风险的大小。
4 流行过程
4.1 传染源
急性期乙肝患者是危险的传染源。无黄疸型肝炎患者、慢性乙肝患者和无症状的HBsAg携带者均是HBV的重要传染源。此外,由于母婴传播具有重要的传染源意义,因此幼儿及儿童HBsAg携带者作为传染源的意义更大。
4.2 传播途径
HBV不由空气、食物或水传播,主要通过皮肤或黏膜暴露传播,病毒在血液和精液等体液中的浓度最高(高达每毫升108~109个病毒粒子),因此其主要的传播途径包括血液传播、母婴传播、密切生活接触传播、性传播等。此外,HBV也可能通过接触蚊虫叮咬处或其他皮肤伤口上的唾液来传播,还可通过与无生命体(如共用毛巾或牙刷,或者二次用针头等)接触进行传播。
(1)血液传播
HBV在血液中大量存在,只需极少量污染血进入血液就可以导致感染,多见于输血、不安全注射、侵入性操作、外科手术、牙科手术、文身、修脚等。此外,也可能在与HBV患者血液接触的医务工作人员或研究人员中发生传播。经破损皮肤的HBV感染的风险中,针头接触HBsAg阳性、HBeAg阳性的血液占30%~60%,针头接触HBsAg阳性、HBeAg阴性的血液占10%~30%。需要指出的是,尽管目前的HBV实验室检测技术获得了长足的进展,但是由于存在隐匿性HBV感染,因此HBsAg阴性献血者献血而导致的HBV输血传播仍然有可能发生。
(2)母婴传播
母婴传播是HBV传染最高效的传播途径,HBV携带者中有近1/3来源于母婴传播,尤其是在中国、东南亚等乙肝流行地区。母婴传播主要包括宫内传播、产时传播和产后传播。宫内传播的机制尚不清楚。有研究认为,胎儿宫内HBV感染在母婴传播中约占15%,造成宫内传播的主要危险因素有HBsAg阳性、HBV基因位点突变和HBV DNA高载量。产时传播是HBV母婴传播的主要途径,占40%~60%。在分娩过程中,胎儿通过产道时吞咽含有HBsAg的母血、羊水、阴道分泌物,或在分娩过程中母血通过破损的微血管进入胎儿血液循环可导致HBV感染。产后传播主要与婴儿接触母亲唾液中含有的HBsAg所致。研究发现,当母亲HBeAg和HBcAb均呈阳性时,母乳中HBV的阳性率为100%。此外,有研究表明,在孕早期和孕中期患有急性乙型肝炎的孕妇很少会将乙肝传染给胎儿或新生儿,但是如果孕妇在孕晚期感染HBV,那么传播给婴儿的风险大约为60%。基于HBeAg的检测结果表明,母婴传播导致感染的主要决定因素是母体内是否存在高浓度的HBV DNA。如果没有暴露后免疫,70%~90%的HBeAg阳性母亲所生的婴儿在6月龄时便会被感染,这些孩子中有约90%会形成慢性感染。而且当HBeAg阴性母亲体内存在高水平HBV DNA时,也有高达20%的概率会在围生期传染给新生儿。
(3)密切生活接触传播
在有慢性HBV感染患者的家庭中,许多物体表面都有大范围的HBsAg污染,因此HBV感染的风险显著加大。如果生活在有一名HBsAg阳性患者的家中,有30%的婴儿会受到感染。如果孕妇是HBsAg阳性患者,那么她所生的孩子即便在出生时未受感染,5岁以内被感染的风险依旧很高。但是有研究显示,儿童日托中心很少发生HBV传播,学校里学龄儿童之间HBV传播也非常少见。
(4)性传播
性传播是HBV在成人中常见的传播途径。在人的精液和阴道分泌物中均可检测出HBsAg,因此如果与HBV感染者发生无保护措施的性行为,HBV就可以通过黏膜接触发生感染。但是由于此部分人群大多为成年人,所以在感染后大多不形成慢性感染。在经性传播途径感染的病例中,异性恋中最常见的危险因素包括性伴侣数的增加、有性传播疾病病史以及曾与HBV感染者发生性关系。此外,男男性接触者(MSM)是HBV通过性传播风险最高的群体,感染也与发生肛交、性伙伴数量增加以及性行为年数有关。
4.3 易感人群
人群对HBV普遍易感,人群的易感性一般随年龄的增长而降低,感染后可获得一定的免疫力。在高度流行地区,人群HBsAg携带率高,母婴垂直传播和水平传播均比较常见。HBV感染的高危人群包括受血者、器官移植者、血液透析者、医务人员和经常接触HBV污染血液的实验室工作人员、免疫功能低下者、HBV感染者的性伴侣和家人等。
5 流行特征
HBV感染呈全球分布,但其流行模式在世界不同地区有所不同(图5-4)。WHO根据人群HBsAg携带率水平,将全球划分为高、中、低三种流行区域。人群HBsAg的携带率为8%及以上的地区,以及全国60%~90%的人有血清学证据证明以前被感染的国家为高流行区域,在这些地区,HBV感染的风险较高,围生期感染和儿童早期感染占慢性感染及其并发症的比例也很高;在中流行区域,一般人群HBsAg的携带率为2%~7%,HBV感染率为20%~60%,儿童感染也较为常见;在低流行区域如欧美等发达国家,HBV感染率较低,HBsAg阳性率低于2%,总体感染率小于20%,在这些地区,大多数感染发生在年轻的成年人身上,无保护措施的性生活和注射毒品是新患乙型肝炎的主要原因。然而,即使在一些低流行性国家,HBV的感染率差异也很大。例如在北美,爱斯基摩人就有较高的HBV感染率。

图5-4 乙肝病毒感染全球分布情况
(来源:美国疾病控制与预防中心网站www.cdc.gov/ncidod/diseases/hepatitis/slideset)
在发展中国家,医疗器械灭菌措施不完善以及不安全的注射操作导致的HBV院内感染仍然是一个重大问题,并可能导致每年有多达800万到1 600万人受到感染。在大多数发达国家,尽管医疗器械灭菌和注塑设备二次利用引起HBV感染已经不是主要问题,但一次性针具重复使用和医疗设备灭菌不充分还是会导致HBV感染疫情偶尔暴发。在对献血者常规进行HBsAg检测和对凝血因子浓缩物进行病毒灭活的国家,通过血液或血液制品直接引起HBV感染已彻底消失,但对于其他未能采取相应措施的国家和地区,输血仍是引起HBV传播的主要因素。
6 预防和控制
乙型肝炎防治计划的主要目标是减少慢性HBV感染和与HBV相关的严重慢性肝病,其次是预防急性乙型肝炎。乙肝疫苗接种是最有效的预防措施。此外,HBV感染可通过以下方式来预防:①筛查血液、血浆、器官、组织和精子捐献者;②灭活血浆制品中的病毒;③提供降低患病风险的咨询和服务;④实施与维护感染控制措施。
乙肝疫苗和乙肝免疫球蛋白均可用于预防HBV感染。乙肝疫苗是由吸附于氢氧化铝或磷酸铝佐剂的HBsAg组成的,具有高度免疫原性,健康婴儿、儿童、青少年和成人接种疫苗后,血清HBsAb阳转率可达95%以上。尽管随着时间的推移,HBsAb水平会有所下降,但是只要是接种乙型肝炎疫苗,就能提供长期保护,对于正常免疫状态的人群不推荐加强免疫。
自1992年以来,WHO呼吁各国将乙肝疫苗纳入国家儿童免疫接种服务中,并且已经取得了实质性进展。到2003年初,全世界有150多个国家将乙肝疫苗免疫纳入国家儿童免疫接种服务。此外,青少年疫苗覆盖率也大幅提高。为了响应1996年青少年常规接种乙肝疫苗的建议,越来越多的国家正在要求学生在升学时接种疫苗。许多的实践经验表明,乙肝疫苗接种是一种安全和符合成本效益的预防手段,可以预防HBV感染及其导致的急性和慢性疾病。在婴儿中进行常规乙肝疫苗接种正在显著降低甚至消除慢性HBV感染的传播和流行。在一些HBV感染高流行性国家和地区,通过引进新生儿乙肝疫苗接种计划,儿童中慢性HBV感染的流行率已下降至2%以内,尤其是那些实现了儿童高疫苗覆盖率的国家,已经取得了更加显著的成效。
孕妇HBsAg携带率的筛查对于乙肝的预防和控制也非常重要。由于大多数HBV感染者并无特异性的临床症状,因此建议对所有妊娠妇女都进行HBsAg检测,筛查HBV感染。研究表明,通过实施产前HBV感染筛查,过去20年内围生期HBV传播率显著下降。此外,慢性HBV感染的孕妇需要接受适当的孕期管理。肝功能始终正常的感染者可以正常妊娠;肝功能异常者,如果经过治疗恢复正常,在停药6个月以上复查仍然正常者可以妊娠,但在怀孕期间要定期随访。对于妊娠期间感染HBV者,抗病毒治疗必须慎重。在核苷(酸)类似物中,阿德福韦和恩替卡韦对胎儿发育有不良的影响或致畸作用,妊娠期间禁用;替诺福韦属于妊娠用药风险等级B类药物,孕中晚期使用对胎儿无影响;拉米夫定属于妊娠用药风险等级C类药物,须权衡利弊后慎用。
有关传染病流行病学的文章

HDV是一种缺陷病毒,只能存在于HBV感染的患者以及某些嗜肝DNA病毒表面抗原阳性的动物中,极少有单独的HDV感染。然而,尽管有充分证据表明慢性HBV感染与肝细胞癌之间有密切联系,但迄今为止尚无证据表明肝细胞癌与慢性HDV感染有关。4流行过程4.1传染源急性或慢性丁型肝炎患者和HDV携带者都是HDV的主要传染源。胎儿如果在围生期感染了HBV,那么出生后有可能通过与HDV阳性家庭成员的密切接触而感染。......
2023-08-13

麻疹是由麻疹病毒引起的急性全身发疹性传染病。麻疹是传染性最强的传染病之一。在推广麻疹疫苗接种之前,交通发达、人口密集的大城市中常发生麻疹流行;在推广疫苗接种后,这一现象得到显著改善。世界各地麻疹流行的差异与麻疹疫苗常规免疫的覆盖率有着密切的关系。在实施广泛的免疫接种之前,麻疹是儿童的常见病,90%以上的人在20岁之前受到过麻疹病毒的感染。目前,WHO已经将麻疹列为继天花、脊髓灰质炎后下一个拟被消灭的传染病。......
2023-08-13

即对传染病采用流行病学的研究方法进行分析探讨,以认识传染病的流行特征,最终目的是制定有效的预防措施和控制传染病。但由于传染病具有上述基本特征,传染病与非传染病的流行病学意义不同,主要表现在如下几个方面。虽然不同传染病感染后的免疫水平和持续时间有很大差异,但其免疫保护力是传染病流行病学研究中必须考虑的一个重要因素。......
2023-08-13

在人类与传染病做斗争的过程中,人们不断总结经验,逐步认识并研究传染病及其流行规律,并提出了一系列预防和控制措施。随着人类应对传染病的需求增加及人们对传染病及其流行规律认识的加深,传染病流行病学应运而生。1历史上重大传染病流行的记载1.1雅典瘟疫雅典瘟疫是最早一次有文字记载的瘟疫。这场重大传染病造成了非常惨重的后果,包括军队的损失。鼠疫是由鼠疫杆菌引起的一种传染性极强、危害性极大的流行性传染病。......
2023-08-13

传染病流行病学通过研究人群中传染病的发生规律,从而制定相应的策略和措施来预防和控制疾病,在此过程中,需要借助不同类型的流行病学研究方法。传染病流行病学的研究方法包括观察法、实验法和数理法等,其中以观察法和实验法为主。观察法与实验法的最大区别在于是否有人为干预措施。传染病流行病学个案调查病例一般为传染病患者。它是临床医学和流行病学的一个重要连接点。......
2023-08-13

人体吸入飞沫核后,如果结核杆菌没有被及时消灭或清除,可能造成三种后果:第一,演变成活动性感染;第二,演变成潜隐感染,在宿主体内终身存在;第三,在初次感染数月或数年后发病。......
2023-08-13

关于甲型肝炎的发病机制,目前认为是多种因素综合作用的结果,包括HAV感染后导致血氨及其他毒性物质的蓄积、氨基酸代谢失调等。流行病学研究表明,在发病前两周内粪便排毒最为严重,传染性也最强,而患甲型肝炎的儿童和成人在黄疸出现后1周其实并不具有传染性。甲型肝炎通过血液传播罕见,多是因为在病毒血症期输血或由献血者的血液相关制剂引起的。......
2023-08-13

无症状的感染者是HIV流行难以控制的重要原因。病毒阳性而抗体阴性的HIV感染者是更危险的传播者,早期和晚期AIDS患者比较多见。我国HIV感染者经性传播约占6.6%。一些大中城市吸毒人群的HIV感染上升较快。母婴传播在HIV流行的各国均存在,但不是主要传播途径。此外,卫生保健和实验室的工作人员因为接触HIV患者的血液或标本,也有感染HIV的风险。对于经皮肤或黏膜暴露于HIV感染物的工作人员,建议使用一个疗程的抗反转录病毒药物进行预防。......
2023-08-13
相关推荐