E.Suter等人于2009年以“卫生服务提供体系、组织整合、整合卫生服务系统、保健服务协同”等为关键词,从搜索到的1998—2006年发表的190篇医学科学相关文献和29篇商业管理相关文献中,归纳总结了整合卫生系统所必备的十大原则特征[28]。该服务体系应该是联合社会各部门与卫生系统的协同合作,加强连续卫生服务提供可及性,并以健康状态、健康教育和初级卫生保健为侧重点[29]。......
2023-07-26
自20世纪70年代以来,欧美等西方发达国家提出了卫生体系的重组和整合这一新的挑战,卫生资源与服务的整合逐渐成为改革实践中的重要举措。步入新世纪后,世界各国均面临着医学模式的转变、人口老龄化、传染病及慢性病的双重疾病负担、卫生服务公平性等一系列卫生问题,为了增强卫生服务提供能力纷纷采取了加强服务协同与体系整合的变革措施。围绕着促进服务的协调性和连续性,根据自身卫生体系的具体情况不同,各国分别采用了以促进服务融合为主的卫生服务整合与提高资源的配置和利用效率为主的卫生资源整合两大类整合模式。以下,主要从卫生服务及资源的整合两个方面,介绍主要发达国家各自开展的卫生整合的措施及其效果。
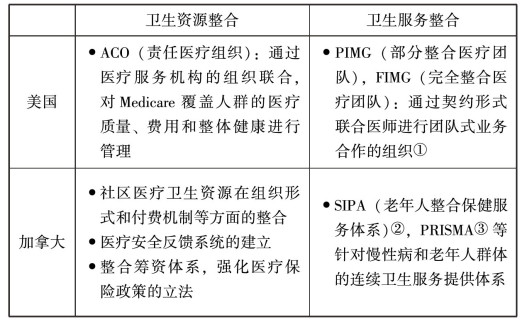
表2-2 主要发达国家卫生服务资源整合的比较归纳
① Corporate Health Group.Different Ways of Defining Integrated System Models2014.
② Beland F,Bergman H,Lebel P,et al.A system of integrated care for older persons with disabilities in Canada:results from a randomized controlled trial[J].J GerontolABiol Sci Med Sci.2006,61(4):367~373.
③ Hebert R,Durand P J,Dubuc N,et al.PRISMA:a new model of integrated service delivery for the frail older people in Canada[J].Int J Integr Care.2003,3:e8.
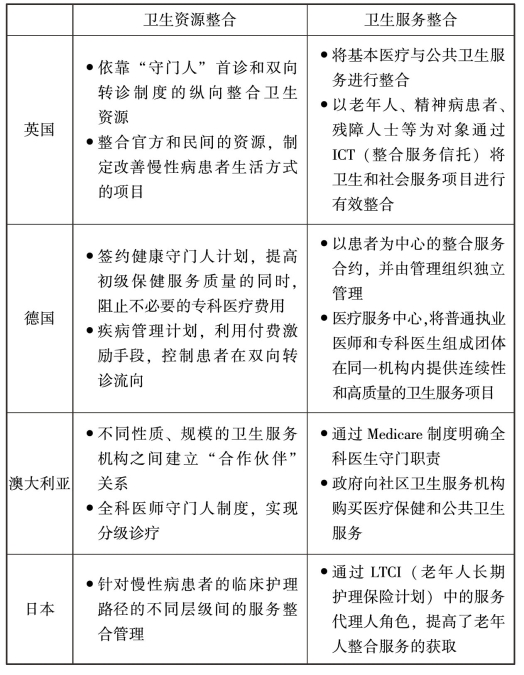
续表
1.美国的“综合型卫生整合”
美国的卫生服务体系十分发达,拥有强大的初级医疗卫生服务网络,发达的全科医师制度、公私分明的医疗结构划分以及多样化的医疗保险体系。但在沉重的卫生费用负担和割裂的卫生服务提供体系的背景下,美国从卫生筹资、机构建设等方面入手,开展卫生系统综合型整合建设,在医生之间(PRO-Preferred Provider Organization、IPA-Independent Practice Association、PIMG-Partially Integrated Medical Group、FIMG-Fully Integrated Medical Group)[32]以及医生与医院之间(IDS-Integrated Delivery System、MSO-Managed Service Organization、HMO-Health Management Organization、ACO-Accountable Care Organization)建立合作组织。当前美国医疗服务组织形式多样、体制结构灵活、卫生体系的市场化、服务质量及其效率均有显著提高,这些与美国综合型的卫生整合改革的开展息息相关,其医疗服务的组织体系更趋于一体化,医疗机构的组织体系的配合度更加紧密。
2.加拿大的“制度型卫生整合”
卫生服务提供体系长期的配给制与全民免费医疗保障制度的实施,加拿大卫生系统存在着医疗资源不足和利用低效率的双重问题。为了保证“公平、公正”的社会价值,实现全民医疗保健制度,加拿大主要是通过有效的资源整合的方式分三步来推进的。首先对基层的医疗卫生资源进行整合,具体分为卫生组织形式、社区卫生资源与付费机制的三方面整合;其次,整合全国卫生保健资源,建立医疗安全反馈系统;最后,实行“两级出资,省级管理”的筹资体系,并强化完善了医疗保险政策的立法[33]。通过制度下的服务、资源、体系三个层面的整合,最终服务的供需双方满意度均得到了提高、系统内部合作加强、服务效率得到了提高[34]。
3.英国的“规范性卫生整合”
由于NHS的弊病日益凸显,英国于20世纪70年代进行了以“规范资源配置”为目标的卫生服务改革。在90年代的布莱尔政府时代,出台了新的国民医疗服务系统(New NHS),主张通过合作代替竞争,通过灵活的契约关系整合了地方卫生行政部门和初级保健提供者,从而加快了卫生资源及服务的整合步伐。在资源整合方面,首先以健康“守门人”和转诊制度为基础,有效整合了初级卫生服务和专科医疗服务;为了改善慢性病患者长期不健康的生活方式,英国卫生部门全面整合官方和民间资源,为慢性病患者改善生活方式提供便利,并形成了特定病种的结果导向战略,如针对心血管疾病患者的Cardiovascular Disease Outcomes Strategy(心血管疾病结果导向战略)。在服务整合方面,首先,将初级卫生服务的管理和公共卫生服务的职责交给了覆盖较广的Primary Care Trust(初级保健信托机构),其主要承担社区服务、巡回护理管理、流动保健服务和作为代理人帮助患者购买专科服务等职责;通过试点,将社会服务和卫生服务有机结合,以提供满足居民需求的更加便捷高效的服务项目。其改革在优化资源配置,解决机构臃肿的同时,激发了机构的工作积极性,打破了官僚层级的垄断,最终逐渐形成了整合初级保健集团、初级保健机构和专科医疗服务机构间通过自由签订服务合同的整合型卫生服务体系[35]。
4.德国的“管理型卫生整合”
德国的卫生服务体系建设社会化较高,其卫生服务大多有单独个主体负责提供,初级保健服务者的数量占据全国医生总数比例的近一半左右,所有的专科服务都是由医疗机构内的高级卫生服务者负责提供。由于两者在机构内分开行医,卫生服务通常是割裂并缺乏协调的。20世纪初开始,德国联邦议员通过数项旨在加强服务协作性和连续性的新型医疗服务的相关法律。其中整合服务合约、健康守门人、疾病管理疾患和医疗服务中心都能够在整合更多的服务内容的同时增强初级保健服务提供能力。
5.澳大利亚的“基础性卫生整合”
由于澳洲服务体系的公私混合所有制,不同所有制同时存在,分割的管理使得保健体系缺乏良好的协调。为了解决长期存在的卫生服务获得不公平性问题,澳大利亚政府通过设立初级保健的志愿者联盟,重构并建立了初级卫生保健的有效模式。通过1984年推行的全民医疗照顾制度Medicare,明确了私立基层全科诊所职责,起到促进其与社区、上级综合医院的组织服务协调作用。在20世纪90年代中后期,澳洲政府分别通过急诊服务协调实验和精神卫生服务整合计划等项目,在服务整合方面取得较为成功的实践经验[36]。通过澳洲的资源整合实践证明,完善双向转账体系,使得全科医生、社区卫生服务机构、医院各自分工明确,在加强不同层级卫生资源的紧密联系的同时,充分利用了国家卫生资源,节约了卫生费用,并让居民真正获得了实惠。
日本是一个高度老龄化社会,65岁及以上老人比例已经超过23%。同时,自从1961年起日本就实行全民医保,作为福利型保健体系国家,其保险基金池正面临干涸的困境。在有限的医疗服务资源下,迫切需要通过卫生资源的合理配置和利用来迎接高度老龄化和社会急剧增长的医疗服务需求。进入新世纪以来,日本政府通过一系列的保险制度改革,构建起了新老年人医疗保险制度,并在2008年通过新的区域卫生规划改革,建立了以疾病为导向的临床护理服务路径。
主要发达国家卫生服务资源整合的实践经验告诉我们,卫生资源的适宜分配及卫生服务的有效整合能够真正改善卫生服务质量、提高服务效率、加强机构之间的联系从而提高供需双方的满意度,最终达到改进系统健康水平的目标。世界卫生组织在2008年的技术简报中也对各国卫生体制改革中的整合实践经验进行了以下三点的总结归纳[37]:
1.赞同整合并非是把所有的服务项目都“整合”到一个服务包内,根据具体情况服务包内项目的组合是有很多种可能性的。整合更应该被理解为一种服务提供的连续体。
2.整合并非是资源不足的解决手段。整合两个独立的项目通常可能会节约部分成本,除非系统整体能够获得外部资源的不断补充和支持,否则将无法整合新项目到现有系统中去。整合对于原本就有功能缺陷的项目是无法起作用的,例如,倘若某个公立服务系统原本就对其系统内的私立服务提供机构缺乏质量监控,即使进行了系统整合,私立服务提供机构原本存在的业务规范性问题也不能随之解决。
3.对于整合策略思想的认同还没有完全转化为切实有效的整合改革实践。政策制定者和管理者需要相当的管理和领导能力才能真正胜任对卫生系统的整合任务,并且还要求人们改变固有的对于组织人事、资金财务和绩效激励等的管理方式。

E.Suter等人于2009年以“卫生服务提供体系、组织整合、整合卫生服务系统、保健服务协同”等为关键词,从搜索到的1998—2006年发表的190篇医学科学相关文献和29篇商业管理相关文献中,归纳总结了整合卫生系统所必备的十大原则特征[28]。该服务体系应该是联合社会各部门与卫生系统的协同合作,加强连续卫生服务提供可及性,并以健康状态、健康教育和初级卫生保健为侧重点[29]。......
2023-07-26

由于卫生资源的配置不当所导致系统的低效和功能的错位,急需卫生资源整合策略来进行组织及资源的调整,该策略主要涉及了资源依赖理论、战略管理理论和行业价值链理论[19]。资源依赖理论揭示了医疗卫生机构与医疗卫生市场环境的依赖关系,医疗卫生机构通过资源整合等相关策略的采用,达到改变自己适应外部环境变化的目的,为我们在卫生资源整合的实践过程中提供了理论工具。......
2023-07-26

医疗卫生服务是由不同层级和专业性的服务组成的一个“医疗服务连续谱”。整合策略是消除医疗服务系统服务碎片化,弥补系统断裂,提高系统整体绩效的重要手段。目前,政府也已经深刻认识到了系统割裂所带来的弊端和问题,并着手通过整合策略来提升服务系统的效率。总之,整合策略既顺应了我国卫生体制改革的大趋势,也满足了我国卫生体制发展的现实需求。......
2023-07-26

本研究关于农村卫生系统整合影响变量对整合效果的作用强度,代表了当前我国农村卫生服务管理及提供人员对于卫生系统整合策略的普遍认知程度。同样这也恰巧指明了我国今后在农村卫生体系变革过程中推进卫生系统整合的具体方向。......
2023-07-26

下面从量表应答情况、量表信度效度检验和结构方程模型分析结果三方面分别进行阐述。所有潜在变量的信度分析结果均大于0.7,而且量表总体信度为0.884,故认为该量表在样本数据中显示出较好的内部一致性。......
2023-07-26
有部分研究基于卫生系统的内容和功能对整合策略进行了划分。表2-1就三大分类中主流的整合策略的定义内涵进行了界定。表2-1卫生系统中主流的整合策略分类及其界定续表续表在卫生系统的资源配置优化的路径上,卫生资源整合与卫生服务整合两者相互促进和依赖,由于结构、过程、结果的政策实施顺序,可将卫生资源整合看作是卫生服务整合的基础,后者又是前者的进一步深化,体现了对“以人为本”理念认识的逐步深化。......
2023-07-26

卫生资源整合可以通过重组资源要素以达到服务效率提高的目的,例如机构整合、资源分配优化等。图2-1就资源整合和服务整合与卫生结果绩效的关系进行了图例说明。因此,本研究将这两种策略结合起来,对卫生服务资源整合的定义进行了归纳,即在医疗卫生体系中,为了满足内外部环境变化所产生的新需求,通过对资源要素和服务要素的重新组合及共享,借助于特定区域内的医疗市场,协调组织专业化分工,以满足患者多元化服务需求。......
2023-07-26

究其原因,作为卫生整合策略思想的政策载体,乡村一体化管理在其背景目标、内容、机制、策略及进展顺序上都存在一定的局限和不足。而我国卫生系统决策者对一体化管理及其包含的卫生整合策略的理解和运营存在一定不足,将一体化内涵简单归纳为几个管理的统一也实为不妥。从我国农村卫生发展历程上看,一体化管理的制度发展顺序经历卫生组织结构整合与服务提供整合两个阶段。......
2023-07-26
相关推荐